در شرایطی که آسیب شدید به دست یا بروز بیماریهای خاص باعث تخریب غیر قابل بازگشت بافتها شوند، جراحی قطع دست برای حفظ سلامت بیمار و جلوگیری از گسترش عفونت و عوارض خطرناک دیگر ضروری میشود. این آسیبها میتوانند ناشی از ضربه شدید یا بیماریهایی مانند دیابت و سرطان باشند که به دلیل مشکلات عروقی یا ناتوانی در ترمیم بافتها، منجر به مرگ بافتها و عفونتهای شدید میشوند.
جراحی قطع دست تحت بیهوشی انجام میشود و جراح با دقت دست آسیبدیده را بر اساس محل قطع عضو برداشته و محل جراحی را به گونهای درمان میکند که خونریزی کنترل شده و شرایط بهبود فراهم شود. پس از جراحی، مراقبتهای ویژهای مانند تعویض پانسمان بهطور منظم، مدیریت ورم، جلوگیری از عفونت و کنترل درد اهمیت ویژهای دارند. همچنین، بیمار پس از جراحی نیاز به فیزیوتراپی و توانبخشی دارد تا قدرت و دامنه حرکتی عضو باقیمانده حفظ شود. در صورتی که بیمار نیاز به پروتز داشته باشد، پروتزهای عملکردی و ظاهری میتوانند به او کمک کنند تا به انجام فعالیتهای روزمره بازگردد و از نظر ظاهری نیز وضعیت طبیعیتری پیدا کند، در حالی که اعتمادبهنفس و کیفیت زندگی بیمار بهبود یابد.
آیا میتوانم جراحی قطع دست را انجام ندهم؟
در برخی موارد، با وجود آسیب جدی به دست، ممکن است نیازی به جراحی قطع عضو نباشد یا این جراحی به تعویق بیفتد. تصمیمگیری درباره قطع یا حفظ عضو به عواملی مانند شدت آسیب، وضعیت سلامت عمومی بیمار، امکان ترمیم بافتهای آسیبدیده و کیفیت زندگی پس از جراحی بستگی دارد. در بسیاری از موارد، پزشکان ابتدا تمام گزینههای درمانی را بررسی میکنند و تنها در صورتی که هیچ راهی برای حفظ عملکرد دست وجود نداشته باشد، قطع عضو را توصیه میکنند.
برخی از مهمترین شرایطی که میتوانند مانع از انجام جراحی قطع دست شوند، عبارتاند از:
- قابلیت حفظ عضو: اگر آسیب وارده به دست شدید باشد اما عروق، اعصاب، عضلات و استخوانها قابل ترمیم باشند، پزشکان سعی میکنند از روشهای جراحی ترمیمی استفاده کنند. در برخی موارد، حتی اگر عملکرد دست به طور کامل بازنگردد، حفظ آن از نظر روانی و کیفیت زندگی بیمار بهتر از قطع عضو است.
- شرایط عمومی بیمار: جراحیهای بزرگ مانند قطع عضو نیاز به بیهوشی و تحمل بدن بیمار دارند. اگر فرد دچار مشکلات جدی قلبی، ریوی، کلیوی یا سایر بیماریهای مزمن باشد که ریسک جراحی را افزایش دهد، ممکن است پزشکان از انجام این عمل خودداری کرده یا ابتدا شرایط بیمار را تثبیت کنند.
- عفونت قابل کنترل: در صورتی که دست بیمار دچار عفونت شدید باشد اما عفونت هنوز به حدی نرسیده باشد که زندگی بیمار را تهدید کند، پزشکان ابتدا تلاش میکنند عفونت را کنترل کنند. تجویز آنتیبیوتیکهای قوی و روشهای تخلیه عفونت میتوانند در برخی موارد نیاز به قطع عضو را از بین ببرند.
- گردش خون کافی در عضو آسیبدیده: یکی از مهمترین دلایل قطع عضو، عدم خونرسانی مناسب است. اما اگر پزشکان بتوانند با جراحیهای عروقی، پیوند رگ یا سایر روشها جریان خون را بهبود بخشند، ممکن است نیازی به قطع دست نباشد.
- وضعیت روانی بیمار: قطع عضو تأثیرات روانی شدیدی دارد و برخی از بیماران ممکن است آمادگی پذیرش این تغییر را نداشته باشند. در چنین مواردی، پزشکان میتوانند با ارائه مشاوره روانشناختی و بررسی مجدد گزینههای درمانی، تصمیمگیری را به تأخیر بیندازند تا بیمار برای این تغییر آمادهتر شود.
- امکان پیوند یا بازسازی: در برخی از آسیبها، مخصوصاً زمانی که دست به طور کامل جدا شده باشد، امکان پیوند مجدد وجود دارد (منبع). اگر شرایط بیمار و بافتهای آسیبدیده اجازه دهند، جراحان تلاش میکنند از این روش به جای قطع دائمی عضو استفاده کنند. همچنین در برخی موارد، میتوان با استفاده از جراحیهای ترمیمی و پیوند بافت، عملکرد نسبی دست را حفظ کرد.
دو نمونه از پیوند مجدد موفق دست
در بسیاری از موارد، قبل از انجام جراحی قطع دست، پزشکان تلاش میکنند با روشهای جایگزین، عضو را حفظ کنند. این روشها بسته به شدت آسیب، میزان خونرسانی، وضعیت بافتها و امکان بازگشت عملکرد دست انتخاب میشوند.
برخی از مهمترین جایگزینهای جراحی قطع دست عبارتاند از:
- کنترل عفونت و زخمها: زمانی که عفونت شدید وجود دارد اما هنوز به مرحلهای نرسیده که باعث نکروز وسیع شود. پزشکان از آنتیبیوتیکهای قوی، برای درمان زخم و روشهای ترمیم بافت برای کنترل عفونت استفاده میکنند تا از گسترش آن و نیاز به قطع عضو جلوگیری کنند.
- پیوند بافت (Tissue Grafting): زمانی که بخشهایی از پوست، عضله یا استخوان دست از بین رفته اما امکان جایگزینی با بافتهای بدن خود فرد وجود دارد (منبع). این روش برای بیمارانی که بخشی از بافت دستشان از بین رفته، اما عملکرد کلی آن حفظ شده است، استفاده میشود. پزشکان ممکن است از عضلات یا پوست سایر قسمتهای بدن برای ترمیم ناحیه آسیبدیده استفاده کنند.
- جراحی ترمیمی (Reconstructive Surgery): زمانی که بافتهای دست (استخوان، عروق، اعصاب و عضلات) آسیب دیدهاند اما قابل ترمیم هستند، جراحی ترمیمی انجام میشود (منبع). پزشکان با جراحی ترمیمی سعی میکنند عملکرد دست را بازگردانند. این روش شامل پیوند عصب، ترمیم عروق خونی، تثبیت استخوانهای شکسته و بازسازی تاندونها و عضلات است.
- پیوند مجدد عضو (Replantation): زمانی که دست یا انگشتان به طور کامل قطع شدهاند، اما شرایط برای پیوند مجدد مناسب است، همیشه اولویت با پیوند مجدد دست است (منبع). در این روش، پزشکان عضو قطعشده را دوباره به بدن متصل میکنند. برای موفقیت این جراحی، باید عروق خونی، اعصاب و تاندونها با دقت ترمیم شوند و عضو در شرایط مناسب (در یخ و دمای پایین) نگهداری شده باشد.
- انجام جراحیهای روی عروق برای بهبود خونرسانی: زمانی که خونرسانی به دست مختل شده، اما امکان بازگرداندن آن وجود دارد، روی عروق جراحی انجام میشود. اگر قطع خونرسانی باعث سیاه شدن و نکروز بافتها نشده باشد، جراحان میتوانند با روشهایی مثل پیوند عروق یا جراحی بایپس عروقی، جریان خون را بازیابی کرده و از قطع عضو جلوگیری کنند.
چه زمانی انجام جراحی قطع دست ضرروی است؟
جراحی قطع دست زمانی ضروری میشود که هیچ راهکار درمانی دیگری برای حفظ دست در مواردی مانند آسیبهای شدید، بیماریهای جدی یا عفونتهای غیر قابلکنترل باقی نمانده باشد. عفونتهای غیر قابل کنترل یا بافتمردگی (نکروز) میتواند در صورت ادامه این وضعیت، جان بیمار را تهدید کند. البته پزشکان همیشه قبل از توصیه به قطع عضو، تمامی گزینههای درمانی دیگر را بررسی میکنند و تنها در صورت اجتنابناپذیر بودن، انجام این جراحی را پیشنهاد میدهند.
در ادامه، مهمترین شرایطی که ممکن است منجر به این جراحی شوند، بررسی میشوند.
در صورت آسیبدیدگی شدید و غیر قابل پیوند یا ترمیم
آسیبهای شدید به دست یا انگشتان ممکن است در اثر تصادفات، سوختگیهای گسترده، قطعشدگیهای عمیق یا آسیبهای لهشدگی رخ دهند. در بسیاری از موارد، پزشکان تلاش میکنند تا از طریق جراحیهای ترمیمی، پیوند بافت یا درمانهای دیگر عملکرد دست را حفظ کنند. اما در برخی شرایط، این گزینهها کافی نیستند و قطع عضو ضروری میشود. هدف اصلی این جراحی جلوگیری از عوارض بیشتر، کاهش درد و حفظ سلامت کلی بیمار است.
زمانی که یک دست دچار آسیب جدی میشود، پزشک ابتدا بررسی میکند که آیا امکان حفظ عضو از طریق پیوند، بازسازی عروق و عصبها یا روشهای درمانی دیگر وجود دارد یا خیر. اگر هیچیک از این روشها موفقیتآمیز نباشند و یا وجود عضو آسیبدیده خطری برای بیمار ایجاد کند، جراحی قطع دست به عنوان آخرین راهکار در نظر گرفته میشود.
اگر عفونت در حال گسترش باشد
یکی از خطرناکترین عوارض آسیبهای شدید، بروز عفونتهای گسترده است. در برخی موارد، عفونت به درمانهای آنتیبیوتیکی پاسخ نمیدهد و به سرعت به سایر قسمتهای بدن گسترش مییابد. اگر پزشکان تشخیص دهند که عفونت کنترلناپذیر است و خطر ایجاد سپسیس (عفونت خون) وجود دارد، قطع عضو برای جلوگیری از مرگ بیمار ضروری میشود.
بیماریهای مزمن کنترلنشده
دیابت، بیماریهای عروقی و سرطان ممکن است به تخریب تدریجی دست منجر شوند. در مواردی که بافتها دچار نکروز شده یا عملکرد عضو بهشدت مختل شود، پزشک ممکن است قطع عضو را بهعنوان آخرین راهکار در نظر بگیرد.
در صورت انجام ندادن جراحی در زمان مناسب چه اتفاقی میافتد؟
 گسترش بافتمردگی در صورت انجامندادن جراحی قطع دست
گسترش بافتمردگی در صورت انجامندادن جراحی قطع دست
اگر جراحی قطع دست در زمان مناسب انجام نشود، بیمار ممکن است با عوارض جدی و حتی مرگ روبهرو شود. بسته به علت نیاز به این جراحی، مشکلات مختلفی ممکن است رخ دهند، از جمله گسترش عفونت، نکروز بافتی، درد شدید و اختلال در عملکرد سایر اعضای بدن. پزشکان همیشه تلاش میکنند تا این جراحی را بهعنوان آخرین گزینه در نظر بگیرند، اما در برخی موارد، تعلل در انجام آن میتواند وضعیت بیمار را وخیمتر کند.
در بیمارانی که به دلیل عفونت شدید، بیماریهای عروقی یا آسیبهای جدی نیاز به قطع عضو دارند، عدم انجام جراحی میتواند منجر به گسترش مشکل به سایر قسمتهای بدن شود. برای مثال، یک عفونت کنترلنشده میتواند باعث سپسیس (عفونت گسترده در خون) شود که در صورت عدم درمان، خطر مرگ را به دنبال دارد. در موارد دیگر، نکروز بافتی ممکن است منجر به درد مداوم و بروز زخمهای غیر قابلدرمان شود که کیفیت زندگی بیمار را بهشدت کاهش میدهد.
فرایند جراحی قطع دست
جراحی قطع دست یک فرایند پیچیده است که تنها در شرایطی انجام میشود که حفظ عضو غیرممکن باشد و ادامه وجود آن سلامت بیمار را به خطر بیندازد. این جراحی با بررسیهای دقیق پزشکی آغاز میشود تا مشخص شود که آیا راهی برای حفظ دست وجود دارد یا خیر. پزشکان ابتدا آزمایشهای مختلفی مانند تصویربرداری، سیتیاسکن، آنژیوگرافی و آزمایش خون را انجام میدهند تا میزان آسیب، گردش خون و وضعیت عفونت را بررسی کنند. در صورت تأیید نیاز به جراحی، بیمار برای انجام عمل آماده میشود.
پروسه جراحی شامل مراحل مختلفی از جمله بیهوشی، برش و برداشتن بافتهای غیر قابل نجات، حفظ ساختارهای سالم، بستن زخم و در نهایت برنامهریزی برای توانبخشی و استفاده از پروتز است. هدف اصلی جراحی این است که علاوه بر حفظ سلامتی بیمار، شرایطی فراهم شود که او بتواند با کمترین مشکلات ممکن به زندگی عادی بازگردد.
مراحل انجام جراحی در زیر توضیح داده شده است.
- آمادهسازی بیمار: بیمار تحت بررسیهای دقیق پزشکی قرار میگیرد و تیم جراحی تصمیم میگیرد که جراحی در چه سطحی انجام شود (قطع از مچ، ساعد یا بالای آرنج). سپس بیمار تحت بیهوشی قرار میگیرد تا در طول عمل هیچ دردی احساس نکند.
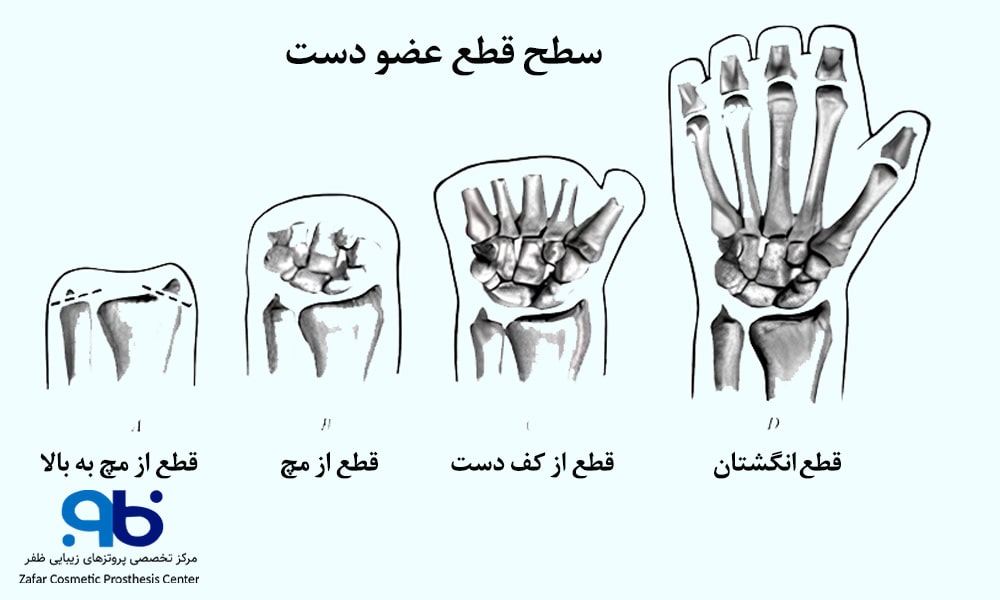 سطح قطع عضو دست
سطح قطع عضو دست
- برش و برداشتن بافت آسیبدیده: جراح ابتدا بافتهای غیر قابل ترمیم و آسیبدیده را برمیدارد. در مواردی که عفونت یا نکروز شدید باشد، باید بخشهایی از استخوان، ماهیچهها و عروق نیز برداشته شوند تا از گسترش مشکل جلوگیری شود.
- حفظ و آمادهسازی انتهای عضو: پزشک تلاش میکند تا در صورت امکان عضلات و پوست را بهگونهای نگه دارد که انتهای عضو برای استفاده از پروتز مناسب باشد. در این مرحله، اعصاب و عروق بریده میشوند و در صورت نیاز، استخوانها کوتاه شده و صاف میشوند تا از بروز دردهای مزمن جلوگیری شود.
- کنترل خونریزی و بستن زخم: برای جلوگیری از خونریزی شدید، عروق بسته یا سوزانده میشوند. سپس ماهیچهها و پوست روی استخوان کشیده شده و زخم بسته میشود. در برخی موارد، اگر خطر عفونت وجود داشته باشد، زخم ممکن است بهطور کامل بسته نشود تا تخلیه ترشحات راحتتر انجام شود.
- مراقبتهای بعد از عمل و توانبخشی: بعد از جراحی، بیمار باید تحت مراقبت ویژه قرار گیرد تا از بروز عفونت و عوارض احتمالی جلوگیری شود. کنترل درد، فیزیوتراپی و آمادهسازی برای استفاده از پروتز از جمله مراحل مهم بعد از عمل هستند. در نهایت، برنامه توانبخشی کمک میکند تا بیمار بتواند به زندگی روزمره خود بازگردد.
مراقبتهای بعد از جراحی
پس از جراحی قطع دست، مراقبتهای بعد از عمل نقش بسیار مهمی در بهبود بیمار، کاهش عوارض و آمادهسازی او برای استفاده از پروتز دارد. این مراقبتها شامل کنترل درد، جلوگیری از عفونت، مدیریت زخم و بخیهها، و توانبخشی برای بازگشت به زندگی روزمره است. بیمار در روزهای اول تحت نظر پزشک و تیم درمانی قرار دارد تا وضعیت زخم، گردش خون در عضو باقیمانده و سلامت عمومی او بررسی شود. در این مدت، داروهای ضد درد، آنتیبیوتیکها و داروهای ضد انعقاد خون ممکن است تجویز شوند.
پس از ترخیص از بیمارستان، بیمار و خانواده او باید مراقبتهای ویژهای برای پیشگیری از عفونت و عوارض احتمالی انجام دهند. تمیز نگهداشتن محل جراحی، کنترل ورم، و انجام تمرینات توانبخشی از جمله اقداماتی است که روند بهبود را تسریع میکند. همچنین، بیمار باید در صورت مشاهده علائم غیرطبیعی مانند درد شدید، قرمزی یا خروج ترشحات غیرعادی از زخم، فوراً به پزشک مراجعه کند.
مراقبت از محل جراحی و بخیهها
پس از جراحی قطع دست، مراقبت از محل جراحی و بخیهها برای جلوگیری از عفونت، کاهش ورم و بهبود سریعتر زخم ضروری است. بخیهها باید تمیز و خشک نگه داشته شوند و شستوشوی زخم طبق دستور پزشک انجام شود. در روزهای اول بعد از عمل، ممکن است مقداری ترشح از زخم خارج شود که در بیشتر موارد طبیعی است، اما باید تحت نظر باشد تا از بروز عفونت جلوگیری شود. علاوه بر این، کنترل ورم و رعایت نکات بهداشتی به بهبود سریعتر زخم و کاهش خطر عوارض کمک میکند.
مدیریت ترشح از محل بخیه و شستوشو
پس از جراحی قطع دست، ممکن است از محل بخیهها ترشحات مختلفی خارج شود که در بسیاری از موارد طبیعی است. در روزهای اول، این ترشحات معمولاً شفاف، مایل به زرد یا صورتی کمرنگ هستند و به دلیل پاسخ طبیعی بدن به جراحی ایجاد میشوند. با این حال، اگر ترشحات بیش از حد باشند، بوی بد داشته باشند، یا به رنگ سبز، قهوهای یا قرمز تیره درآیند، احتمال عفونت وجود دارد و باید سریعاً به پزشک مراجعه کرد. همچنین، اگر همراه با افزایش درد، تورم شدید، یا تب باشد، نشانه هشداردهندهای است که نباید نادیده گرفته شود. برای جلوگیری از عفونت، باید پانسمان زخم مرتب تعویض شده و بهداشت محل جراحی بهطور دقیق رعایت شود.
نحوه صحیح شستوشوی محل جراحی و بخیهها را در زیر میتوانید مشاهده کنید.
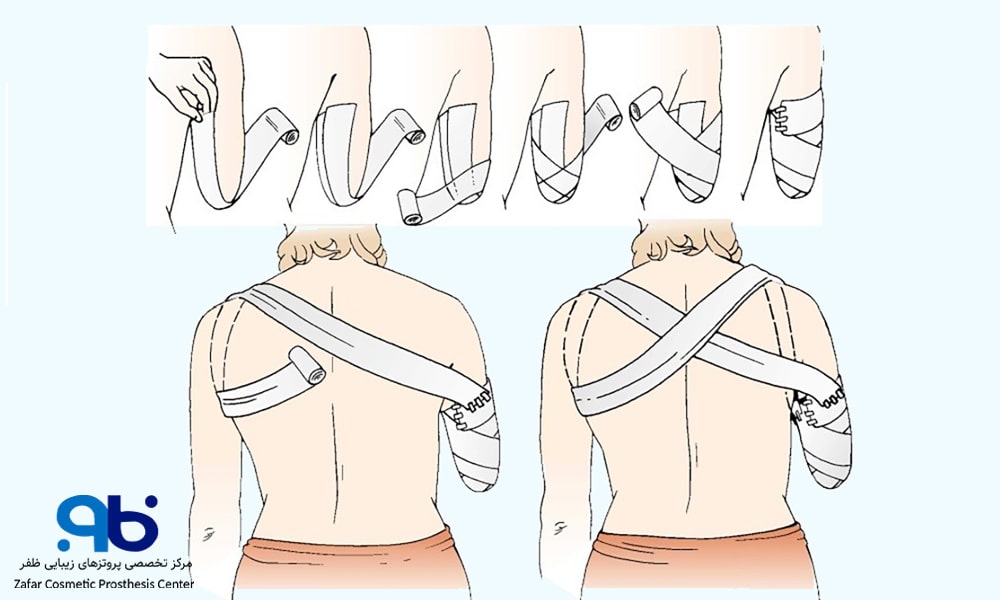 نحوه پانسمان استامپ دست قطع شده
نحوه پانسمان استامپ دست قطع شده
برای تمیز نگهداشتن زخم و جلوگیری از عفونت، شستوشوی محل جراحی باید طبق دستور پزشک انجام شود. در اغلب موارد، پزشک توصیه میکند از محلول سرم شستوشو (نرمال سالین) یا مواد ضدعفونیکننده ملایم استفاده شود. روش شستوشو به این صورت است.
- دستها را با آب و صابون بشویید و در صورت امکان، از دستکش استریل استفاده کنید.
- پانسمان قدیمی را بهآرامی بردارید و زخم را بررسی کنید. اگر ترشحات غیرطبیعی مشاهده کردید، به پزشک اطلاع دهید.
- محلول شستوشو را روی گاز استریل بریزید و با حرکات ملایم، زخم و اطراف آن را پاک کنید. از مالش شدید ناحیه خودداری کنید، زیرا ممکن است به بافت آسیب برساند.
- از خیساندن زخم در آب خودداری کنید (مانند گرفتن دوش طولانی یا فرو بردن دست در آب)، زیرا باعث نفوذ باکتریها به محل جراحی میشود.
- پس از تمیز کردن، ناحیه را با گاز استریل خشک کنید و از کرمهای تجویز شده (در صورت نیاز) استفاده کنید.
- پانسمان جدید را با دقت بگذارید و از باند یا چسب مخصوص برای نگهداشتن آن استفاده کنید.
مدیریت ورم بعد از جراحی
ورم بعد از جراحی قطع دست یکی از واکنشهای طبیعی بدن به جراحی است که معمولاً در روزهای اول پس از عمل مشاهده میشود. این ورم ممکن است به دلیل تجمع مایعات در ناحیه جراحی و پاسخ التهابی بدن به آسیب بافتی ایجاد شود. ورم بیش از حد میتواند باعث افزایش درد و محدودیت حرکت در ناحیه جراحی شود. همچنین، اگر ورم به طور مداوم افزایش یابد یا به نواحی دیگر بدن منتقل شود، میتواند نشانهای از مشکل جدی مانند عفونت یا عدم گردش خون مناسب باشد که نیاز به بررسی فوری دارد. بنابراین، مدیریت صحیح ورم برای تسریع در بهبود و کاهش عوارض احتمالی بسیار حائز اهمیت است.
برای کنترل ورم و تسریع در بهبود زخم، باید چند نکته را رعایت کرد.
- قرار دادن دست در موقعیت بالاتر: در چند روز اول پس از جراحی، بهتر است دست آسیبدیده را در حالت بالاتر از سطح قلب نگه دارید. این کار باعث میشود که مایعات اضافی از ناحیه جراحی تخلیه شده و ورم کاهش یابد.
- استفاده از کمپرس سرد: در 24 تا 48 ساعت اول بعد از جراحی، استفاده از کمپرس سرد (یخ در یک کیسه نرم) بر روی ناحیه جراحی میتواند به کاهش ورم کمک کند. این کار را به مدت 15 تا 20 دقیقه در هر بار انجام دهید و بین دفعات یک فاصله حداقل 1 ساعت باقی بگذارید.
- پرهیز از فشار زیاد به ناحیه جراحی: فشار آوردن بیش از حد به ناحیه جراحی، مانند استفاده از باندهای خیلی سفت یا حرکات سنگین، میتواند باعث افزایش ورم شود.
- استفاده از داروهای ضدالتهاب: پزشک ممکن است داروهای ضد التهابی غیر استروئیدی (NSAIDs) تجویز کند تا التهاب و ورم کاهش یابد. استفاده از این داروها طبق دستور پزشک ضروری است.
- پانسمان مناسب: پانسمان باید بهطور منظم تعویض شود تا از تجمع مایعات اضافی جلوگیری شود. همچنین، باید از استفاده از پانسمانهای خیلی تنگ که ممکن است باعث احتباس مایع شوند، خودداری کرد.
مدیریت عفونت
عفونت یکی از جدیترین عوارضی است که ممکن است پس از جراحی قطع دست بهویژه در ناحیه بخیهها و محل جراحی رخ دهد. باکتریها ممکن است از طریق زخم وارد بدن شوند و باعث التهاب، قرمزی، تورم و درد شوند. اگر عفونت درمان نشود، میتواند به بافتهای عمقیتر گسترش یابد و حتی منجر به عوارض شدیدتری مانند مسمومیت خون (سپسیس) یا از دست دادن بیشتر بافت شود. بنابراین، پیشگیری و شناسایی زودهنگام عفونت از اهمیت ویژهای برخوردار است.
- شستوشوی مرتب و به موقع زخم: زخم باید بهطور مرتب با محلولهای ضدعفونیکننده ملایم شستوشو شود تا از ورود باکتریها جلوگیری شود. پس از شستوشو، باید از گاز استریل برای خشک کردن محل استفاده کرد.
- تعویض مرتب پانسمان: پانسمان باید روزانه یا هر زمان که خیس یا کثیف شد، تعویض شود. این کار کمک میکند تا محیطی خشک و استریل برای بهبود زخم فراهم شود.
- مراقبت از علائم عفونت: در صورت مشاهده علائمی مانند قرمزی، گرمی، تورم زیاد، ترشحات بدبو یا درد شدید، باید فوراً با پزشک مشورت کنید. این علائم ممکن است نشانه عفونت باشند و نیاز به درمان سریع دارند.
- استفاده از آنتیبیوتیکها: در صورتی که پزشک عفونت را تشخیص دهد، ممکن است آنتیبیوتیکهایی برای مقابله با عفونت تجویز کند. این داروها باید طبق دستور پزشک و بهطور کامل مصرف شوند تا از مقاومت دارویی جلوگیری شود.
- اجتناب از تماس با محیطهای آلوده: تا زمانی که زخم کاملاً بهبود نیافته است، از تماس آن با آب آلوده، خاک یا محیطهای غیر استریل باید خودداری کرد.
آیا عفونت بعد از جراحی عادی است؟
کمی عفونت یا التهاب در روزهای اول پس از جراحی قطع دست طبیعی است، زیرا بدن به جراحی واکنش نشان میدهد و فرایند بهبود شروع میشود. این معمولاً به صورت ترشحات شفاف یا مایل به زرد از محل بخیهها مشاهده میشود. اما اگر این علائم به سرعت برطرف نشوند یا بدتر شوند، میتوانند نشانهای از عفونت باشند که نیاز به درمان فوری دارد. در این شرایط، به ویژه اگر علائم دیگری مانند درد شدید، تب، افزایش تورم، قرمزی یا ترشحات بدبو وجود داشته باشد، احتمال عفونت بیشتر میشود و باید بلافاصله به پزشک مراجعه کنید.
اگر هر یک از علائم زیر را تجربه کردید، باید فوراً به پزشک مراجعه کنید.
- افزایش درد و تورم که با داروهای مسکن کاهش نمییابد.
- تب بالاتر از ۳۸ درجه سانتیگراد که نشاندهنده عفونت است.
- ترشحات بدبو یا رنگی (سبز، قهوهای یا زرد تیره) از محل جراحی
- قرمزی و گرمی شدید در اطراف بخیهها
- دست دادن حساسیت یا بیحسی در ناحیه جراحی
- خونریزی غیر قابل کنترل یا بیشتر از حد معمول از محل جراحی
زمان کشیدن بخیهها
زمان کشیدن بخیهها بستگی به نوع جراحی، محل جراحت و روند بهبود زخم دارد. در جراحیهای قطع دست، معمولاً بخیهها در حدود ۷ تا ۱۴ روز پس از عمل برداشته میشوند، اما این زمان میتواند با توجه به شرایط خاص بیمار تغییر کند. پزشک پس از ارزیابی روند بهبودی و وضعیت زخم، زمان دقیق کشیدن بخیهها را تعیین میکند.
اگر بخیهها زودتر از موعد برداشته شوند، ممکن است زخم باز شود یا عفونت رخ دهد. در حالی که اگر دیرتر کشیده شوند، ممکن است موجب ایجاد اسکار و مشکلات پوستی شود. بنابراین، از کشیدن بخیهها قبل از موعد تعیینشده توسط پزشک خودداری کنید. اگر هرگونه تغییر غیرعادی در محل بخیهها مشاهده کردید، باید با پزشک خود مشورت کنید.
راهنمای مراقبت همراهان بیمار بعد از عمل جراحی
همراهان بیمار نقش بسیار مهمی در فرایند بهبود پس از جراحی قطع دست دارند. آنها باید به دقت به نیازهای بیمار توجه کرده و از مراقبتهای لازم اطمینان حاصل کنند تا فرایند بهبودی سریعتر و بدون مشکل پیش برود. همراهان باید از نظر روحی و جسمی به بیمار حمایت کنند و به نکات خاصی که پزشک توصیه کرده است، توجه کنند.
اولین وظیفه همراه بیمار این است که از وضعیت عمومی بیمار پس از عمل آگاه باشد. بررسی علائم حیاتی بیمار مانند دما، نبض و فشار خون، بهویژه در 24 ساعت اول پس از جراحی، بسیار مهم است. همچنین باید از وضعیت زخم، محل بخیهها و علائم عفونت مطلع شوند و در صورت مشاهده هر گونه تغییر غیرعادی، بلافاصله به پزشک اطلاع دهند.
دیگر نکات مهم برای مراقبت از بیمار عبارتاند از:
- کمک به انجام فعالیتهای روزمره: بیمار ممکن است به دلیل درد یا محدودیت حرکتی نتواند کارهای روزمره خود را انجام دهد. همراهان باید به بیمار کمک کنند تا به راحتی در محیط حرکت کند، از خوردن و نوشیدن درست اطمینان حاصل کنند، و به او در حفظ تعادل و راحتی کمک کنند.
- مراقبت از محل جراحی و بخیهها: همراهان باید برای مراقبت از بخیهها، تعویض پانسمان و شستوشوی صحیح محل جراحی راهنمایی کنند.
- مراقبت از رژیم دارویی: همراه بیمار باید از مصرف به موقع داروهای تجویز شده برای تسکین درد و جلوگیری از عفونت اطمینان حاصل کند.
- حمایت روحی: جراحی قطع دست ممکن است بیمار را از نظر روحی تحت فشار قرار دهد. همراهان باید به بیمار از لحاظ عاطفی کمک کنند و احساس راحتی و آرامش را برای او فراهم کنند.
عوارض احتمالی جراحی قطع دست
جراحی قطع دست، مانند هر عمل جراحی دیگر، میتواند با عوارضی همراه باشد. برخی از این عوارض کوتاهمدت و قابلکنترل هستند، در حالی که برخی دیگر ممکن است نیاز به درمانهای تخصصی داشته باشند. آگاهی از این عوارض به بیمار و همراهان او کمک میکند تا برای مدیریت آنها آماده باشند و در صورت لزوم، اقدامات لازم را انجام دهند.
عوارض شایع جراحی قطع دست در زیر توضیح داده شدهاند.
- عفونت: یکی از رایجترین عوارض پس از جراحی، عفونت محل جراحی است که میتواند با قرمزی، ترشح غیرعادی، ورم و افزایش دمای بدن همراه باشد.
- درد مزمن: برخی بیماران پس از جراحی دچار دردهای مزمن یا دردهای ناشی از “اندام خیالی” (احساسی که دست هنوز وجود دارد) میشوند.
- خونریزی بیش از حد: اگر رگهای اصلی بهدرستی بسته نشده باشند یا بیمار مشکلات انعقادی داشته باشد، احتمال خونریزی وجود دارد.
- نکروز (بافتمردگی): در برخی موارد، خونرسانی به ناحیه باقیمانده از اندام ممکن است دچار مشکل شود و باعث نکروز بافتی گردد.
- تورم شدید: ورم در محل قطع عضو معمول است اما اگر کنترل نشود، میتواند مشکلاتی در روند بهبود ایجاد کند.
- اختلال در بهبود زخم: برخی بیماران به دلیل بیماریهای زمینهای مانند دیابت یا مشکلات عروقی، با تأخیر در بهبود زخم مواجه میشوند.
- مشکلات روحی و روانی: قطع یک عضو میتواند تأثیر عمیقی بر روحیه بیمار بگذارد و ممکن است فرد دچار افسردگی، اضطراب یا احساس از دست دادن شود.
چگونه از عوارض جراحی قطع دست باید جلوگیری کرد؟
پیشگیری از عوارض پس از جراحی قطع دست، نقش مهمی در بهبود سریعتر بیمار و کاهش مشکلات بعدی دارد. رعایت دقیق توصیههای پزشک، مراقبت صحیح از زخم، مصرف داروهای تجویزشده و کنترل عوامل خطر، همگی در جلوگیری از بروز عوارض مؤثر هستند. همچنین همراهان بیمار باید وضعیت عمومی بیمار را زیر نظر داشته باشند تا در صورت مشاهده علائم هشداردهنده، سریعاً اقدام کنند.
- جلوگیری از بروز عفونت: برای پیشگیری از عفونت بعد از جراحی قطع دست، رعایت بهداشت و مراقبت از زخم بسیار مهم است. زخم جراحی باید همیشه تمیز و خشک نگه داشته شود. پانسمان باید طبق توصیه پزشک و در فواصل مشخص تعویض شود تا از تجمع باکتریها جلوگیری شود. مصرف آنتیبیوتیکهای تجویزشده نیز نقش مهمی در کاهش خطر عفونت دارد. علاوه بر این، بیماران باید از لمس زخم با دستهای آلوده خودداری کرده و در صورت مشاهده قرمزی، ترشح غیرعادی، بوی بد یا افزایش درد و تب، سریعاً به پزشک مراجعه کنند.
- جلوگیری از خونریزی: برای کنترل خونریزی پس از جراحی، بیمار باید از فعالیتهای سنگین که ممکن است به زخم فشار وارد کند، اجتناب کند. در صورت خونریزی غیرعادی، محل زخم را با یک گاز استریل فشار داده و بالا نگه دارید تا خونریزی کاهش یابد. مصرف داروهای رقیقکننده خون مانند آسپرین یا وارفارین باید تحت نظر پزشک باشد، زیرا این داروها میتوانند احتمال خونریزی را افزایش دهند.
- جلوگیری از نکروز و بافتمردگی: نکروز یا مرگ بافتی زمانی رخ میدهد که خونرسانی به محل جراحی به درستی انجام نشود. برای جلوگیری از این مشکل، بیمار باید وضعیت زخم خود را تحت نظر داشته باشد و در صورت تغییر رنگ زخم (سیاه یا بنفش شدن)، بیحسی شدید یا عدم بهبود زخم، فوراً به پزشک مراجعه کند. کنترل بیماریهای زمینهای مانند دیابت و مشکلات عروقی، مصرف کافی مایعات و تغذیه مناسب (بهویژه مصرف پروتئین و ویتامین C) نیز به بهبود سریعتر زخم کمک میکند.
بعد از قطع دست چه اتفاقی برای من میافتد؟
پس از جراحی قطع دست، بیمار با تغییرات روحی، فیزیکی و عملکردی روبهرو خواهد شد. مدتی پس از جراحی، بیماران دچار درد فانتوم خواهند شد و احساس میکند که دست قطع شده هنوز وجود دارد و درد میکند. این درد به این دلیل ایجاد میشود که عصبها هنوز متوجه قطع شدن دست نشدهاند و پیامهای درد و علائم عصبی دیگر مانند گزگز و بیحسی در دست قطع شده به مغز ارسال میکنند. شدت و نوع این درد در افراد مختلف متفاوت است و میتواند از احساس ناخوشایند خفیف تا درد شدید و آزاردهنده متغیر باشد. درد فانتوم معمولاً با داروهای مخصوص و روشهای درمانی قابل کنترل است. همچنین، برای سازگاری با شرایط جدید، توانبخشی و فیزیوتراپی آغاز میشود تا فرد بتواند مهارتهای حرکتی خود را بهبود ببخشد و در انجام فعالیتهای روزمره استقلال بیشتری پیدا کند.
مشکلات عملکردی پس از قطع دست
پس از قطع دست، مشکلات عملکردی بستگی زیادی به محل قطع عضو دارد. اگر قطع از ناحیه مچ باشد، فرد همچنان توانایی حرکت ساعد را دارد، اما گرفتن اشیا و انجام کارهای دقیق دشوار میشود. در قطع از بالای آرنج، چالشهای بیشتری مانند از دست دادن کنترل بازو و چرخش ساعد به وجود میآید. این مسائل میتوانند انجام کارهای روزمره مانند لباس پوشیدن، غذا خوردن، تایپ کردن و استفاده از ابزارها را تحت تأثیر قرار دهند.
راهحلها برای بازگشت به فعالیتها پس از قطع شدن دست در زیر توضیح داده شدهاند.
- پروتزهای عملکردی: این پروتزها دارای قابلیتهایی مانند باز و بسته شدن انگشتان، چرخش مچ و حتی کنترل با سیگنالهای عصبی هستند. بسته به نیاز فرد، مدلهای مکانیکی، الکترونیکی (مایوالکتریک) یا ترکیبی از این دو قابل استفاده هستند.
- فیزیوتراپی و توانبخشی: تمرینهای ویژه برای تقویت عضلات باقیمانده، آموزش کنترل بهتر روی پروتز و یادگیری روشهای جایگزین برای انجام کارهای روزمره، نقش مهمی در بهبود عملکرد فرد دارند.
- تمرینات حرکتی و تطبیقی: یادگیری استفاده از دست سالم، انجام کارهای دو دستی با کمک وسایل کمکی و تقویت هماهنگی عضلانی، به بازگرداندن استقلال فرد کمک میکند.
مشکلات ظاهری بعد از قطع دست
قطع دست میتواند تأثیر زیادی بر ظاهر فرد داشته باشد و این موضوع ممکن است بر اعتمادبهنفس و تعاملات اجتماعی او تأثیر بگذارد. برخی افراد با این تغییر کنار میآیند، اما برخی دیگر ترجیح میدهند که ظاهر طبیعی دستشان حفظ شود تا توجه دیگران را جلب نکند. برای این افراد، استفاده از پروتزهای ظاهری گزینهای مناسب است.
این پروتزها از جنس سیلیکون ساخته شده و بهصورت سفارشی، کاملاً مطابق با رنگ پوست، خطوط دست، ناخنها و حتی جزئیاتی مانند رگها طراحی میشوند. این مدلها فقط جنبه زیبایی دارند و عملکردی ندارند، اما ظاهری طبیعی ایجاد کرده و باعث میشوند که تفاوت قابل توجهی بین دو دست دیده نشود. پروتزهای ظاهری معمولاً با سیستمهای خاصی مانند قلاب یا مکش به اندام باقیمانده متصل میشوند، بهطوری که کاملاً طبیعی به نظر برسند.
هزینه جراحی قطع دست و پوشش بیمه
جراحی قطع دست یک فرایند پیچیده و تخصصی است که هزینههای قابل توجهی به همراه دارد. این هزینهها شامل موارد مختلفی میشود که از بیمارستان و جراح گرفته تا هزینههای درمانی پس از جراحی را شامل میشود. هزینههای اصلی شامل جراحی، مراقبتهای فوری بعد از عمل، بستری در بیمارستان و هزینههای دارویی است. علاوه بر این، ممکن است هزینههای جانبی دیگری مانند مشاورههای روانشناسی، فیزیوتراپی، پروتزهای دست، و پیگیریهای درمانی پس از جراحی نیز اضافه شوند.
- هزینههای بیمارستان و جراحی: بستری شدن در بیمارستان، هزینه جراحی که شامل دستمزد جراح، پرستاران و خدمات جراحی است، یکی از بخشهای اصلی هزینهها را تشکیل میدهد. این هزینهها بسته به نوع بیمارستان و خدمات ارائهشده متفاوت است.
- هزینههای پیش و پس از جراحی: قبل از جراحی، ممکن است به آزمایشهای خاص یا مشاورههای پیشجراحی نیاز باشد. پس از جراحی، هزینههای مربوط به مراقبتهای پس از عمل، داروهای مسکن، درمانهای فیزیوتراپی و جلسات توانبخشی نیز به هزینههای نهایی افزوده میشود.
- پروتزهای دست و سایر تجهیزات کمکی: اگر بیمار تصمیم به استفاده از پروتز برای بهبود عملکرد یا ظاهر دست خود بگیرد، این هزینهها بهطور جداگانه محاسبه میشود. پروتزهای عملکردی، ظاهری یا ترکیبی از هر دو میتوانند هزینههای قابل توجهی داشته باشند.
- هزینههای درمانهای جانبی: جلسات فیزیوتراپی و توانبخشی و درمانهای جانبی دیگر ممکن است به طول درمان و بازتوانی فرد کمک کنند که اینها نیز هزینههای اضافی را به همراه دارند.
آیا بیمه جراحی قطع دست و هزینههای آن را پوشش میدهد؟
پوشش بیمهای جراحی قطع دست و هزینههای آن بستگی به نوع بیمه و شرایط خاص بیمهنامه دارد. به طور کلی، اگر جراحی قطع دست به دلیل یک حادثه یا بیماری پزشکی ضروری باشد، بسیاری از بیمههای درمانی هزینههای جراحی و بستری در بیمارستان را پوشش میدهند. این شامل هزینههای مربوط به جراحی، درمانهای پزشکی، داروها و مراقبتهای فوری پس از عمل میشود.
با این حال، برای هزینههای جانبی مانند پروتزهای دست، فیزیوتراپی، و توانبخشی، پوشش بیمهای ممکن است متفاوت باشد. برخی از بیمهها تنها بخش محدودی از هزینههای پروتزها و درمانهای تکمیلی را پوشش میدهند، در حالی که برخی دیگر ممکن است این هزینهها را نیز تحت پوشش قرار دهند. بنابراین، قبل از انجام جراحی و دریافت خدمات بعد از آن، مهم است که شرایط بیمهنامه خود را بررسی کنید و در صورت نیاز، با نماینده بیمه خود مشورت کنید تا مشخص شود که کدام بخش از هزینهها تحت پوشش بیمه قرار میگیرد و چه مقدار باید از جیب خود پرداخت کنید.
بیمههای پایه، تکمیلی و حوادث در ایران بهطور کلی در مواجهه با نقص عضو یا قطع عضو (بهویژه دست) نقش حمایتی دارند.
- بیمههای پایه (تامین اجتماعی و سلامت): صورت قطع عضو ناشی از بیماری، بیمههای پایه بخش زیادی از هزینههای درمان در بیمارستانهای دولتی و تحت پوشش را پرداخت میکند. در صورت بروز حادثه (خصوصاً در محل کار)، بیمه تأمین اجتماعی، غرامت قطع عضو در محل کار را هم پرداخت خواهد کرد. اما بیمه سلامت فقط هزینههای مرتبط با عمل جراحی، بستری شدن و درمان اولیه در بیمارستانهای تحت قرارداد را پوشش میدهد. همچنین بخشی از هزینههای پس از جراحی مانند خرید پروتزها نیز توسط تامین اجتماعی پوشش داده میشود.
- بیمه تکمیلی: بیمههای تکمیلی پوششهای بیشتری از جمله هزینههای مرتبط با پروتزهای پیشرفته، جلسات توانبخشی تخصصی و خدمات مرتبط با بازتوانی فرد ارائه میدهند. این بیمهها میتوانند فاصلههای موجود در پوششهای بیمههای پایه را پر کنند و در نتیجه کمک بیشتری برای تأمین پروتز و تجهیزات مربوطه به بیماران با نقص عضو فراهم کنند.
- بیمه حوادث: این نوع بیمه که به صورت انفرادی یا گروهی ارائه میشود، بهطور خاص برای حوادث ناگهانی و غیرمنتظره طراحی شده است. در صورت وقوع حادثهای که منجر به قطع عضو (مانند دست) شود، بیمه حوادث میتواند هزینههای جراحی، بستری شدن، درمانهای پزشکی و حتی غرامت نقص عضو یا از کار افتادگی را بر اساس مقررات و سقفهای تعیینشده پرداخت کند. با این حال، پوششهای بیمه حوادث ممکن است محدود به شرایط خاصی باشند و برخی موارد (مانند پروتزهای صرفاً زیبایی) ممکن است بهطور کامل پوشش داده نشوند.
سوالات متداول
اگر دست آسیبدیده را قطع نکنم، چه مشکلاتی ممکن است پیش بیاید؟
اگر دست به دلیل عفونت شدید، نکروز (بافتمردگی) یا مشکلات عروقی دچار آسیب غیر قابل جبران شده باشد، عدم قطع عضو میتواند باعث گسترش عفونت، سپسیس (Sepsis) و در نهایت تهدید جان بیمار شود. در برخی موارد، این شرایط میتواند به نارسایی چند عضو دیگر و حتی مرگ منجر شود.
آیا ممکن است با روشهای جایگزین، از قطع دست جلوگیری کرد؟
در برخی موارد، درمانهای جایگزین مانند جراحیهای ترمیمی، پیوند بافت، آنتیبیوتیکهای قوی ممکن است به نجات عضو کمک کنند. اما اگر آسیب شدید باشد و این روشها نتیجه ندهند، تأخیر در قطع عضو میتواند خطرات بیشتری ایجاد کند.
آیا اگر دست را قطع نکنم، ممکن است درد مداوم یا مشکلات حرکتی داشته باشم؟
بله، در مواردی که عصبها و بافتهای دست بهشدت آسیب دیدهاند، درد مزمن، گزگز، بیحسی و کاهش عملکرد دست میتواند زندگی روزمره را دشوار کند. در برخی بیماران، حفظ دستی که عملکردی ندارد، باعث مشکلاتی مانند درد فانتوم یا افزایش فشار روی سایر قسمتهای بدن میشود.
آیا نگه داشتن دستی که عملکردی ندارد، ممکن است روی سلامت کلی بدن تأثیر بگذارد؟
بله، اگر دست به دلیل مشکلات عروقی یا بیماریهایی مانند دیابت دچار نکروز شده باشد، باقی ماندن بافت مرده در بدن میتواند باعث ضعف سیستم ایمنی و افزایش خطر عفونتهای دیگر شود. در چنین شرایطی، قطع عضو میتواند یک تصمیم نجاتبخش باشد.
آیا میتوانم بعد از قطع دست همچنان رانندگی کنم؟
بله، اما نیاز به تطبیق خودرو با تجهیزات مخصوص دارید. برخی از افراد با پروتز یا تغییرات در سیستم کنترل خودرو، رانندگی را ادامه میدهند. مشورت با یک متخصص کاردرمانی یا راهنمایی از مراکز تخصصی رانندگی برای افراد دارای قطع عضو ضروری است.
آیا میتوانم بعد از قطع دست، ورزش کنم؟
بله، بسیاری از ورزشها همچنان قابل انجام هستند. شنا، دویدن، بدنسازی و حتی ورزشهای تخصصی مانند دوچرخهسواری با تجهیزات مخصوص امکانپذیر است. پروتزهای ورزشی میتوانند به بهبود عملکرد ورزشی کمک کنند.
آیا میتوانم بعد از قطع دست کارهای روزمره مانند غذا خوردن و لباس پوشیدن را انجام دهم؟
بله، اما ممکن است در ابتدا چالشهایی داشته باشید. با تمرین، یادگیری روشهای جدید و استفاده از وسایل کمکی یا پروتز، میتوانید بسیاری از کارهای روزمره را بهتنهایی انجام دهید. کاردرمانی نیز میتواند به شما در این زمینه کمک کند.
آیا میتوانم بعد از قطع دست دوباره کار کنم؟
بله، بسیاری از افراد پس از قطع عضو به کار خود بازمیگردند یا مهارتهای جدیدی یاد میگیرند. استفاده از پروتز، تغییر روش انجام کار و تطبیق محیط کاری میتواند به شما کمک کند تا فعالیتهای حرفهای خود را ادامه دهید.
آیا میتوانم با پروتز دوباره بنویسم یا با کیبورد تایپ کنم؟
بله، برخی پروتزها دارای قابلیتهایی هستند که امکان نوشتن یا تایپ را فراهم میکنند. همچنین، روشهای جایگزین مانند استفاده از دست دیگر یا فناوریهای کمکی مانند تشخیص صدا و صفحهکلیدهای مخصوص نیز وجود دارند.
آیا بعد از قطع دست میتوانم فرزندم را در آغوش بگیرم یا از او مراقبت کنم؟
بله، اما ممکن است نیاز به یادگیری روشهای جدید داشته باشید. بسیاری از والدینی که یک دست خود را از دست دادهاند، با تمرین و تطبیق روشهای مراقبت، به خوبی از فرزندانشان مراقبت میکنند. استفاده از وسایل کمکی و پروتز نیز میتواند کمککننده باشد.
آیا پروتزها برای همه مناسب هستند یا ممکن است من نتوانم از آنها استفاده کنم؟
در بیشتر موارد، افراد میتوانند از پروتز استفاده کنند، اما میزان موفقیت بستگی به محل قطع عضو، سلامت کلی بدن و سطح تطبیقپذیری فرد دارد. متخصصان توانبخشی میتوانند تشخیص دهند که چه نوع پروتزی برای شما مناسبتر است.
آیا پروتزهای هوشمند واقعاً کاربردی هستند و ارزش خرید دارند؟
پروتزهای هوشمند پیشرفتهتر هستند و امکان کنترل بهتر را فراهم میکنند، اما گرانتر بوده و نیاز به تمرین و تطبیق بیشتری دارند. اگر استفاده از پروتز برای شما اولویت دارد و به مهارتهای ظریف نیاز دارید، این نوع پروتزها میتوانند گزینه خوبی باشند.
آیا میتوانم با پروتز کارهای ظریف مانند گره زدن بند کفش یا برداشتن اجسام کوچک را انجام دهم؟
بستگی به نوع پروتز دارد. پروتزهای مکانیکی یا هوشمند با طراحیهای پیشرفته میتوانند برخی از این کارها را ممکن کنند. همچنین، تمرین و استفاده از تکنیکهای خاص میتواند توانایی انجام این کارها را بهبود ببخشد.
آیا استفاده از پروتز درد دارد یا باعث ناراحتی میشود؟
در ابتدا ممکن است احساس ناراحتی کنید، اما با تطبیق بدن و انتخاب پروتز مناسب، این مشکل کاهش مییابد. مهم است که پروتز بهدرستی تنظیم شود تا از فشار بیشازحد و زخمهای پوستی جلوگیری شود.
آیا میتوانم با پروتز ساز بزنم یا فعالیتهای هنری انجام دهم؟
بله، افراد زیادی با پروتز به نواختن ساز، نقاشی یا مجسمهسازی ادامه دادهاند. ممکن است نیاز به تغییر تکنیک یا استفاده از تجهیزات کمکی داشته باشید، اما غیرممکن نیست.
آیا ممکن است روزی دیگر به پروتز نیاز نداشته باشم؟
برخی افراد با تمرین و استفاده از تکنیکهای جایگزین، بدون پروتز زندگی راحتی دارند. با این حال، برای بسیاری از افراد، پروتز به بهبود کیفیت زندگی و افزایش استقلال کمک میکند. انتخاب بین استفاده یا عدم استفاده از پروتز کاملاً شخصی است.
دیه قطع دست چقدر است؟
میزان دیه قطع دست به شرایط مختلفی بستگی دارد، از جمله اینکه دست راست یا چپ باشد و آیا هر دو دست قطع شدهاند یا فقط یکی و اینکه قطع در چه سطحی اتفاق افتاده است. مطابق قانون مجازات اسلامی قطع دست از ابتدای انگشت تا مچ دست نصف یک دیه کامل است.
آیا قطع شدن دست باعث معافیت از سربازی میشود؟
بله، قطع شدن دست بهطور کلی از عوامل معافیت دائم محسوب میشود، بهویژه اگر دست غالب (دستی که فرد بیشتر از آن استفاده میکند) دچار آسیب شده باشد. معافیت بستگی به میزان اختلال عملکردی دارد که این قطع عضو ایجاد میکند و در کمیسیون پزشکی نظام وظیفه بررسی میشود.
اگر دستم در اثر انفجار ترقه قطع شود، چه کار باید بکنم؟
ابتدا باید فوراً با اورژانس تماس بگیرید و جلوی خونریزی را بگیرید. اگر ممکن باشد، عضو قطعشده را در یک کیسه پلاستیکی قرار داده و آن را داخل یخ بگذارید (مستقیم در تماس با یخ نباشد). در بیمارستان، پزشکان بررسی میکنند که آیا امکان پیوند عضو وجود دارد یا نه.

