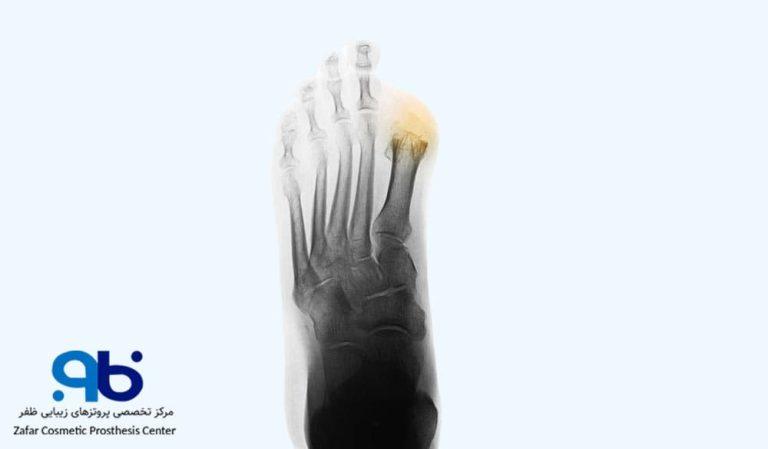
زمانی که پزشک برای جلوگیری از گسترش عفونت، حفظ بافتهای سالم و تضمین سلامت بیمار، توصیه به قطع انگشت پا میکند، تصمیمگیری با سؤالات و نگرانیهای فراوانی همراه است. یکی از این نگرانیها، این است که آیا درمانهای جایگزین وجود دارد یا خیر. در مراحله ای از بیماری ممکن است گزینههای درمانی دیگری مؤثر واقع شوند، اما درصورتیکه بیماری پیشرفت کرده باشد، جراحی تنها راهحل ممکن خواهد بود.
در دوراهی قطع انگشت پا: چه باید کرد؟
آیا راهی غیر از قطع انگشت پا وجود دارد؟ چطور مطمئن شوید این تصمیم بهترین گزینه است؟ پیش از تصمیمگیری، بررسی روشهای جایگزین یک گام منطقی و مهم است. وقتی قطع انگشت پا توسط پزشک مطرح میشود به این معنی است که کاهش جریان خون در پاها اتفاق افتاده و توانایی بدن برای ترمیم زخمها و مقابله با عفونت کاهشیافته است. این شرایط به زخمهای مزمن، عفونتهای شدید و در نهایت قانقاریا (مرگ بافتی) منجر میشود که احتمال قطع انگشت پا را به وجود میآورد.
بیماریهای دیابت و شریان محیطی معمولاً دو علت اصلی و شایع این شرایط هستند. در این حالت میتوان دو فاز از بیماری را تعریف کرد که در مرحله اول شاید بتوان انگشت پا را از قطعشدن نجات داد. اما در مرحله دوم باتوجهبه علائمی که وجود دارد قطع انگشت اجتنابناپذیر و فوری است.
فاز اول: احتمال پاسخ به درمانهای جایگزین
در این مرحله، عفونت و کاهش جریان خون نگرانکننده است و پزشک احتمال قطع انگشت پا را داده است. ولی هنوز بیماری به مرحله مرگ بافتی (قانقاریا) نرسیده است و احتمال پاسخگو بودن درمانهای جایگزین وجود دارد. این درمانها بسته به میزان پاسخ بدن، ممکن است بهبود دائمی به همراه داشته باشد یا به طور موقت قطع انگشت پا را به تأخیر بیندازد. برای اینکه بدانید در این مرحله هستید یا نه باید میزان پیشرفت بیماری را در نظر بگیرید.
شناسایی میزان پیشرفت بیماری در این مرحله
در فاز احتمال قطع انگشت پا، بیماری به سطحی از پیشرفت رسیده که عفونتها به عمق بیشتری در بافتها رسیدهاند، اما هنوز استخوانها یا بافتهای عمیقتر به طور کامل درگیر نشدهاند یا مرگ بافتی اتفاق نیفتاده است. در بیماران دیابتی، این مرحله ممکن است به دلیل زخمهای دیابتی، عمیق باشد که به بافتهای زیرین نفوذ کرده و به عفونت گسترده منجر شدهاند. در بیماران مبتلا به بیماری شریان محیطی (PAD)، ممکن است جریان خون بهشدت کاهشیافته و ترمیم طبیعی بافت مختل شده باشد، اما هنوز عفونت به مرحله قانقاریا نرسیده است. ظاهر زخم و عفونت در این مرحله اطلاعات مفیدی در مورد پیشرفت بیماری میدهد.
علائم فیزیکی انگشت پای آسیبدیده در این مرحله
- زخمهای عمیق و گسترده: زخمها عمیق و بزرگتر از زخمهای سطحی اولیه هستند و احتمالاً ترشحات بیشتری دارند که نشاندهنده عفونت است.
- قرمزی و تورم شدیدتر: ناحیه اطراف زخمها معمولاً قرمز و متورم است، و ممکن است بسیار داغ باشد که علامت التهاب و عفونت است.
- درد یا بیحسی: در برخی موارد، بیماران به دلیل آسیب عصبی ناشی از دیابت، بیحسی در ناحیه زخم دارند؛ در غیر این صورت، درد قابلتوجهی احساس میکنند.
- تغییر رنگ پوست: ممکن است پوست اطراف زخم، رنگپریدهتر یا تیرهتر شود که نشاندهنده کاهش جریان خون است.
- کاهش یا عدم بهبود زخمها: بهبودی زخمها خیلی آهسته است و حتی با مراقبتهای معمول، وضعیت بدتری پیدا میکنند.
درمانهای جایگزین
درمانهای جایگزین باتوجهبه علت آسیب میتواند متفاوت باشد. در بیماران دیابتی، تمرکز اصلی درمان بر کنترل عفونت و ترمیم زخمها است؛ در این حالت، اگر زخمها بهموقع درمان شوند، بهبودی کامل ممکن است. در بیماران مبتلا به شریان محیطی، هدف اصلی افزایش جریان خون به بافتهای آسیبدیده است که میتواند بهبودی طولانیمدت ایجاد کند.
1. بیماران دیابتی
- آنتیبیوتیکهای قوی وریدی و مراقبتهای تخصصی زخم
بیماران دیابتی به دلیل افزایش احتمال عفونت زخمهای سطحی، نیاز مبرم به آنتیبیوتیکهای قوی وریدی دارند. این داروها به کنترل و کاهش عفونت کمک میکنند و در زخمهای دیابتی مؤثرند، بهویژه در شرایطی که زخمها مزمن شده و عفونت به عمق بافتها رسیده؛ اما هنوز به استخوان نرسیده است.
مراقبتهای تخصصی زخم نیز شامل استفاده از پانسمانهای مخصوص، داروهای موضعی ضدعفونیکننده و روشهای پاکسازی زخم است. این مراقبتها برای بیماران دیابتی اهمیت بالایی دارد، زیرا زخمهای دیابتی معمولاً به علت نوروپاتی دیرتر التیام مییابند.
- اکسیژندرمانی پرفشار (HBOT)
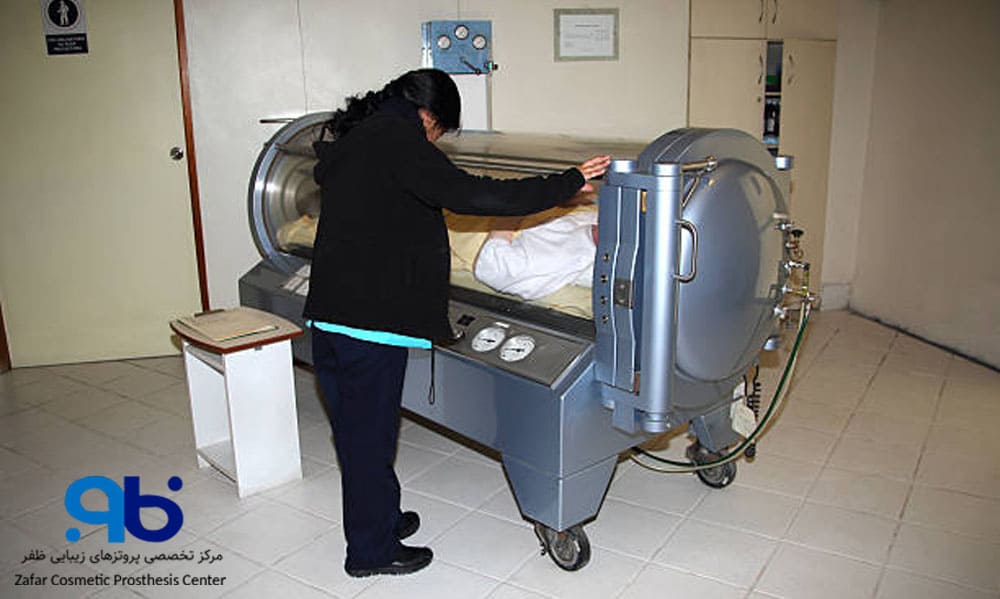
در این روش، بیمار در یک اتاقک مخصوص قرار میگیرد و اکسیژن خالص تنفس میکند که باعث افزایش سطح اکسیژن در خون و رساندن آن به بافتهای آسیبدیده میشود. این روش میتواند به بهبود زخمهای عمیق و کنترل عفونتهای مقاوم کمک کند، بهویژه اگر جریان خون محدود شده باشد. این درمان میتواند بهبودی ایجاد کند و در برخی موارد زخمها را به طور کامل التیام دهد.
2. بیماران مبتلا به بیماری شریان محیطی (PAD)
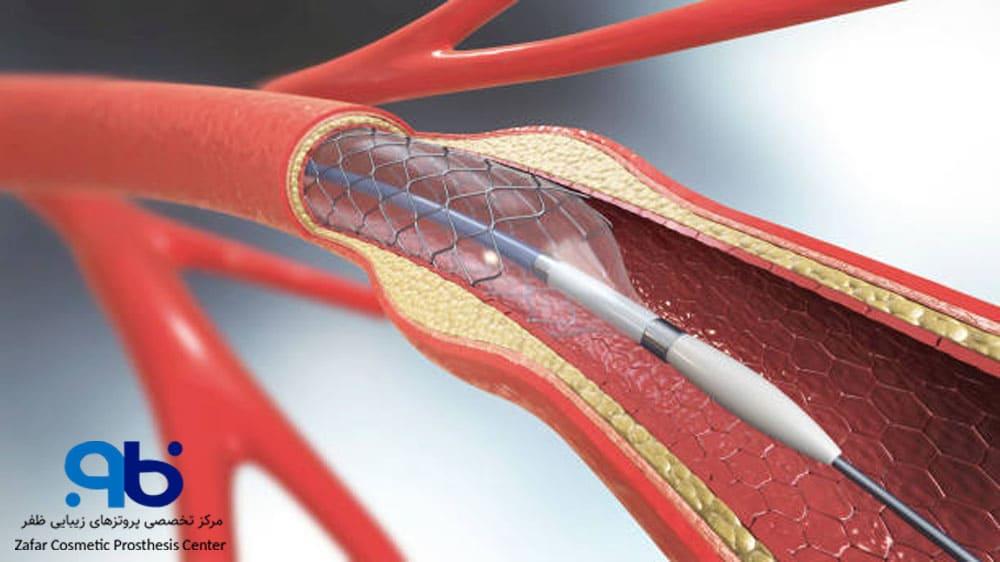
در بیماران مبتلا به بیماری شریان محیطی، علت اصلی مشکل کاهش جریان خون به دلیل تنگی یا انسداد عروق خونی است. برای این بیماران، درمانهای عروقی مانند آنژیوپلاستی (باز کردن عروق مسدود با بالون) یا بایپس عروقی (ایجاد مسیر جدید برای خونرسانی) بهعنوان درمانهای جایگزین بسیار مؤثر هستند. این روشها میتوانند جریان خون را بهبود بخشند و بافتها را نجات دهند.
در شرایطی که زخمها به دلیل کاهش جریان خون بهبود نمییابند؛ اما هنوز عفونت گسترده یا مرگ بافتی ایجاد نشده، این روشها کمک میکنند که قطع انگشت به تعویق بیفتد یا کاملاً جلوگیری شود.
فاز دوم: قطع اجتنابناپذیر انگشت پا
در این مرحله، عفونت به عمق بافتها، از جمله استخوانها، نفوذ کرده و انگشت پا به قانقاریا مبتلا شده است. وضعیت اورژانسی بیمار بسته به نوع قانقاریا – قانقاریا خشک یا قانقاریا مرطوب – میتواند متفاوت باشد.
| علائم فیزیکی |
| قانقاریا خشک |
| بافت خشک، سیاه یا خاکستری، معمولاً بدون بوی بد یا ترشحات چرکی. ممکن است بیحس یا با درد کم باشد. |
| قانقاریا مرطوب |
| بافت نرم و مرطوب، سیاه یا خاکستری، با ترشحات چرکی و بوی نامطبوع. تورم و التهاب شدید، همراه با درد زیاد |
| خطر فوریت |
| قانقاریا خشک |
| کمخطرتر، پیشرفت کندتر و بدون عفونت گسترده. در صورت عدم درمان طولانیمدت، ممکن است به قانقاریا مرطوب تبدیل شود. |
| قانقاریا مرطوب |
| بسیار خطرناک، گسترش سریع عفونت به خون و سایر اندامها و احتمال سپسیس (شوک عفونی). |
| مهلت تصمیمگیری |
| قانقاریا خشک |
| چند روز تا چند هفته برای تصمیمگیری فرصت وجود دارد، مگر اینکه خطر عفونت مشاهده شود. |
| قانقاریا مرطوب |
| چند ساعت تا 1-2 روز برای تصمیمگیری وجود دارد. در صورت سپسیس، نیاز به قطع عضو بلافاصله |
در صورت وجود قانقاریا یا مرگ بافتی، تصمیمگیری نباید بیش از 2 تا 3 روز به تأخیر بیفتد، زیرا عفونت به سرعت گسترش مییابد و ممکن است بافتهای سالمتر نیز آسیب ببینند.
جراحی قطع انگشت پا: یک راهنمای جامع برای بیماران و همراهان
زمان دقیق جراحی، بستگی به شرایط بیمار، میزان عفونت و بافتهای درگیر دارد. به طور وقتی یک انگشت درگیر باشد، زمان جراحی به کمتر از 1 ساعت محدود میشود. در موارد پیچیدهتر یا هنگامی که انگشت دیگر نیز درگیر باشد، جراحی ممکن است تا 2 ساعت به طول بیانجامد. مدت زمان بهبودی پس از قطع انگشت پا با توجه به عواملی مانند شرایط جسمانی بیمار، نوع جراحی و مراقبتهای پس از عمل معمولاً بین ۲ تا ۴ هفته طول میکشد. بیماران ممکن است برای انجام کارهای روزمره و بازگشت به فعالیتهای عادی، نیاز به فیزیوتراپی و تمرینات توانبخشی داشته باشند. با مراقبت صحیح و پیروی از دستورالعملهای پزشکی، بسیاری از بیماران میتوانند به مرور زمان به زندگی عادی خود بازگردند و استقلال خود را بازیابند.
مراحل جراحی
در جراحی قطع انگشت پا، پزشک مراحل زیر را دنبال میکند.
- آمادهسازی ناحیه جراحی: پوست اطراف انگشت به طور کامل ضدعفونی میشود تا از بروز عفونت جلوگیری شود. اگر از بیحسی موضعی استفاده شود، داروی بیحسکننده به ناحیه تزریق میشود.
- ایجاد برش در اطراف انگشت: پزشک یک برش دقیق در اطراف بافت آسیبدیده و در ناحیه سالم ایجاد میکند تا بافتهای مرده یا عفونی را از بافتهای سالم جدا کند.
- برداشتن بافتهای مرده و آسیبدیده: در این مرحله، بافتهای مرده و عفونی برداشته میشوند و تا جایی که ممکن است، تلاش میشود بافتهای سالم حفظ شوند. پزشک ممکن است استخوان، بافت نرم و پوست آسیبدیده را بهدقت جدا کند.
- کنترل عروق خونی: پزشک عروق خونی اطراف ناحیه برش را مسدود یا میبندد تا از خونریزی جلوگیری شود. این کار معمولاً با استفاده از ابزارهایی مانند کوتر یا گیرههای مخصوص انجام میشود.
- بستن زخم: پس از برداشتن انگشت و کنترل خونریزی، ناحیه جراحی بادقت بسته میشود. گاهی اوقات بخیهها بهصورت قابلجذب استفاده میشوند و در مواردی نیز از پانسمانهای مخصوص برای محافظت از ناحیه جراحیشده استفاده میشود.
مراقبتهای پس از جراحی و جلوگیری از عفونت
مراقبتهای پس از جراحی نقش کلیدی در جلوگیری از عفونت و اطمینان از بهبودی سریع و کامل دارند. مراقبتهای درست و دقیق از زخم، تغذیه مناسب، و پایبندی به دستورات پزشک میتواند به جلوگیری از عفونت کمک کند و نیاز به جراحی مجدد را کاهش دهد. این مراقبتها، بهویژه در روزهای اول بعد از عمل، بسیار مهم است و بیتوجهی به آنها ممکن است عوارضی را به دنبال داشته باشد که بر بهبودی بیمار تأثیر منفی بگذارد.
مراقبتهای پس از جراحی و جلوگیری از عفونت
تعویض منظم پانسمان و تمیز نگه داشتن زخم
پزشک معمولاً توصیه میکند پانسمان روزانه عوض شود، بیمار باید دستهای خود را با صابون و آب گرم شسته و خشک کند. سپس با استفاده از گاز استریل و مواد ضدعفونیکننده مانند محلول کلرهگزیدین یا الکل ایزوپروپیل، محل جراحی را بادقت پاک کند. پانسمانهای استریل باید بهآرامی برداشته و به نحوی تعویض شوند که زخم در معرض هوای آلوده قرار نگیرد. استفاده از دستکشهای یکبارمصرف و گاز استریل به جلوگیری از ورود باکتریها کمک میکند. در نهایت، زخم با پانسمان تازه و استریل پوشانده شود.
- مصرف منظم آنتیبیوتیکها و داروهای ضدالتهاب
پزشک ممکن است آنتیبیوتیک خوراکی تجویز کند که بیمار باید آن را به طور منظم و در ساعات معین مصرف کند. مصرفنکردن منظم داروها میتواند منجر به عفونت دوباره زخم شود. بیمار میتواند داروهای تجویزشده را در مکانی خاص و نزدیک نگه دارد تا مصرف منظم آنها را فراموش نکند. استفاده از برنامههای یادآوری روی گوشی یا نوشتن ساعتهای مصرف داروها روی کاغذ نیز به بیمار کمک میکند تا دوزهای دارویی را در زمان مناسب مصرف کند و از عفونت پیشگیری شود.
- کنترل درد و کاهش التهاب
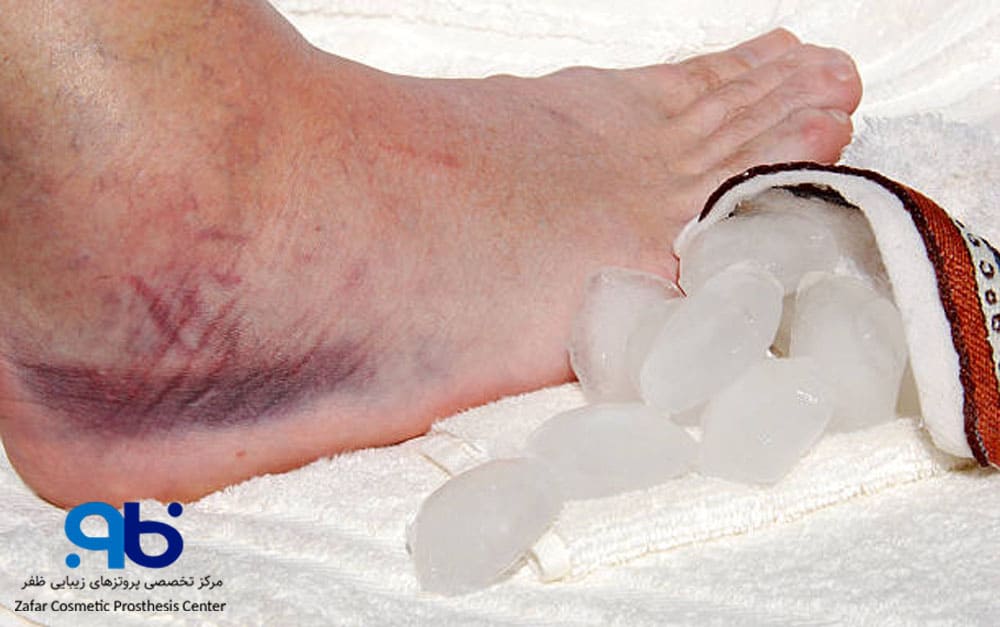
پزشک مسکنهای ضدالتهاب مانند ایبوپروفن یا استامینوفن را تجویز میکند. مصرف این داروها بهموقع و طبق دستور، به کاهش درد و جلوگیری از التهاب کمک میکند. بیمار باید داروهای مسکن را طبق دستور مصرف کند و در صورت درد شدید از پزشک درخواست کمک کند. همچنین، استفاده از کمپرس یخ روی ناحیه اطراف زخم (نه مستقیماً روی زخم) برای حدود 10 تا 15 دقیقه میتواند به کاهش درد و التهاب کمک کند. کمپرس یخ را میتوان هر چند ساعت یک بار در صورت نیاز استفاده کرد.
- بالا نگه داشتن پا برای جلوگیری از تورم

در طول روز، بیمار باید پا را روی یک بالش یا کوسن قرار دهد، بهویژه زمانی که نشسته یا خوابیده است. بالابردن پا به بهبود گردش خون کمک میکند و تورم را کاهش میدهد. بیمار میتواند از چند بالش زیر پا استفاده کند تا سطح آن را بالاتر از قلب قرار دهد. این کار باید چند بار در روز، هر بار به مدت 15 تا 30 دقیقه انجام شود. بالا نگه داشتن پا همچنین از فشار بر ناحیه جراحی جلوگیری میکند و بهبودی سریعتر را امکانپذیر میسازد.
- پرهیز از فشار روی ناحیه جراحیشده و مراقبت در زمان راهرفتن
بیمار باید از فشار زیاد بر روی پای جراحیشده اجتناب کند. اگر پزشک عصا یا واکر تجویز کرده است، استفاده از آنها برای کاهش فشار بر ناحیه جراحیشده ضروری است. بیمار باید سعی کند تاحدامکان بهآرامی راه برود و از کفشهای طبی یا کفشهایی که برای کاهش فشار طراحی شدهاند استفاده کند. درصورتیکه پزشک توصیه کند، بیمار باید از کفشهای مخصوص بدون فشاری که بر روی زخم ناحیه پا اثر نگذارد، استفاده کند.
کلینیک ظفر با استفاده از بهترین مواد اولیه، خدمات تخصصی ساخت کفیهای طبی را با بالاترین کیفیت ارائه میدهد.
- مشاهده روزانه ناحیه جراحیشده برای علائم عفونت
بیمار باید روزانه ناحیه جراحیشده را بررسی کند تا در صورت وجود علائمی مانند قرمزی شدید، تورم غیرعادی، بوی نامطبوع یا ترشحات زرد و سبز، به پزشک اطلاع دهد. بیمار باید روزانه یکزمان مشخص (مثلاً هر روز صبح بعد از بیدارشدن) به بررسی زخم اختصاص دهد و هر گونه تغییر مشکوکی را ثبت کند. اگر علائم عفونت مشاهده شد، بیمار باید فوراً به پزشک مراجعه کند، زیرا تأخیر در درمان عفونت ممکن است منجر به بروز مشکلات جدیتر شود.
- تغذیه مناسب برای تسریع بهبودی زخم
مصرف پروتئینها، ویتامین C و زینک به بهبود زخمها کمک میکند. بیمار میتواند با مصرف مواد غذایی مانند مرغ، ماهی، مرکبات و سبزیها برگ سبز، روند بهبود زخم را تسریع کند. بیمار میتواند برنامه غذایی سالمی تنظیم کند و در آن مواد مغذی تقویتکننده زخم را بگنجاند. مصرف مایعات کافی نیز بسیار مهم است، زیرا به حفظ سطح انرژی و پیشگیری از کمآبی کمک میکند.
- مراجعه به پزشک برای ویزیتهای پیگیری
پزشک ممکن است برای بررسی وضعیت زخم، بیمار را به ویزیتهای منظم دعوت کند. بیمار باید با پزشک خود در تماس باشد و زمانهای تعیینشده برای ویزیتهای پیگیری را رعایت کند. این ویزیتها کمک میکنند تا هرگونه مشکل احتمالی زودتر شناسایی و رفع شود.
زندگی پس از قطع انگشت: راههای افزایش کیفیت زندگی
پس از قطع انگشت، تغییرات جسمانی متعددی در بدن رخ میدهد که میتواند بر تعادل، توانایی حرکت و انجام برخی فعالیتهای روزمره تأثیر بگذارد. بیمار ممکن است احساس کند که حرکتکردن و انجام کارهای ساده به دلیل عدم تعادل یا وجود درد محدود شده است. بااینحال، روشهای متعددی برای سازگاری با این تغییرات وجود دارد که به بیمار کمک میکنند بهمرورزمان با شرایط جدید کنار بیاید. تمرینات تقویتی و توانبخشی و استفاده از پروتزها به بیمار کمک میکنند تا مهارتهای حرکتی خود را بازسازی کند و بهتدریج استقلال خود را بازیابد.
فیزیوتراپی و توانبخشی در بهبود حرکت و تعادل
بر اساس تحقیقات و تجربیات بالینی، بیش از 80 درصد از بیمارانی که قطع انگشت پا داشتهاند، فیزیوتراپی یکی از مؤثرترین راهها برای بهبود حرکت و افزایش تعادل بدن است. مخصوصا در بیماران سالخوردهای که پیش از این مشکلاتی در تعادل یا قدرت عضلانی داشتهاند. دو تمرین مهم برای بیماران پس از قطع انگشت پا در ادامه توضیح داده می شود. این تمرینات هدفمند، عضلات پا و بدن را تقویت کرده و به بازگرداندن تعادل کمک میکنند.
- تمرین تعادلی
نحوه انجام:
بیمار در کنار یک دیوار، صندلی یا میز بایستد و با یکدست به آن تکیه دهد.
بهآرامی یک پا را از زمین بلند کرده و تمام وزن خود را روی پای دیگر نگه دارد.
این وضعیت را به مدت 10 تا 15 ثانیه حفظ کند و سپس پای خود را روی زمین برگرداند.
این حرکت را برای هر پا 5 بار تکرار کند.
تعداد دفعات روزانه: بیمار میتواند این تمرین را 2 تا 3 بار در روز انجام دهد. با افزایش تعادل، بیمار میتواند زمان ایستادن روی یک پا را به تدریج افزایش دهد و تکیه خود را کاهش دهد.
- انتقال وزن از یک پا به پای دیگر
بیمار باید در حالت ایستاده قرار بگیرد و میتواند از یک صندلی یا دیوار بهعنوان تکیهگاه استفاده کند.
ابتدا وزن بدن را روی پای سالم قرار دهد و سپس بهآرامی و با تمرکز، وزن خود را به سمت پای جراحیشده منتقل کند.
این وضعیت را 5 تا 10 ثانیه حفظ کند و سپس به آرامی وزن خود را به پای سالم بازگرداند.
این حرکت را 10 تا 15 بار تکرار کند.
تعداد دفعات روزانه: بیمار میتواند این تمرین را 2 تا 3 بار در روز انجام دهد تا به تدریج به وضعیت جدید عادت کند. بیمار میتواند با پیشرفت تمرین، زمان نگه داشتن وزن روی پای جراحیشده را افزایش دهد و به تدریج از تکیهگاه کمتر استفاده کند.
استفاده از پروتزها
پروتزهای انگشت و ارتزها ابزارهایی هستند که به بیمار کمک میکنند تا پس از قطع انگشت، تعادل و راحتی بیشتری در حرکت داشته باشد. پروتزهای انگشت به بهبود ظاهر و حس طبیعی پا کمک میکنند، درحالیکه ارتزها به پشتیبانی و تقویت عضلات اطراف کمک کرده و از ایجاد فشار اضافی بر سایر قسمتهای پا جلوگیری میکنند. انتخاب پروتز یا ارتز مناسب باتوجهبه نیازها و فعالیتهای روزمره بیمار میتواند به کاهش محدودیتها کمک کرده و کیفیت زندگی را افزایش دهد.
مرکز ارتز و پروتز ظفر از سال ۱۳۸۶ باهمت فارغالتحصیلان دانشگاه علوم بهزیستی و دانشگاه ایران، فعالیت خود را آغاز کرد و بهعنوان یکی از پیشگامان در عرصه پروتز و ارتز شناخته میشود.
برای بیماران بالای 50 سال، پروتز سیلیکونی به دلیل راحتی، ظاهر طبیعی و کمک به حفظ تعادل بیشترین استفاده را دارد. این پروتزها مناسب استفاده روزمره هستند و با نیازهای بیماران مسن کاملاً هماهنگاند. این پروتز از سیلیکون پزشکی ساخته میشود که مادهای نرم و انعطافپذیر است و به خوبی به شکل طبیعی انگشت شباهت دارد. از آنجا که پروتز سیلیکونی به صورت سفارشی برای هر بیمار طراحی میشود، متخصص پروتز ابتدا از انگشت فرد قالبی دقیق میگیرد و در صورت نیاز از اسکنهای سهبعدی استفاده میکند. سپس با تطبیق رنگ سیلیکون با پوست بیمار و افزودن جزئیاتی مانند خطوط پوست و حتی ناخن، پروتزی با ظاهری طبیعی و دقیق ساخته میشود.
سؤالات متداول
علت درد فانتوم (درد عضو قطعشده) چیست و چگونه درمان میشود؟
درد فانتوم به دلیل سیگنالهای عصبی از عصبهای باقیمانده ایجاد میشود و با داروها، فیزیوتراپی و گاهی با تحریک مغناطیسی درمان میشود.
درد شدید بعد از جراحی قطع انگشت پا چند روز طول میکشد؟
درد شدید معمولاً 2 تا 3 روز پس از جراحی کاهش مییابد و با مصرف داروهای مسکن کنترل میشود، اما ممکن است تا یک هفته نیز احساس شود.
آیا بدون یک انگشت پا میتوان راه رفت یا حتماً پروتز نیاز است؟
بله بدون یک انگشت پا نیز میتوان راه رفت. در بسیاری از موارد، پروتز برای بهبود تعادل و راحتی بیشتر توصیه میشود؛ اما ضروری نیست.
در صورت عفونت نوک انگشت پا، کل انگشت را برمیدارند؟
در صورت گسترش عفونت به بافتهای بالاتر، پزشک ممکن است کل انگشت را برای جلوگیری از گسترش بیشتر عفونت بردارد.
چند تا انگشت میتواند قطع شود و همچنان بشود راه رفت؟
حتی با قطع دو یا سه انگشت نیز راهرفتن ممکن است، ولی تعادل ممکن است کاهش یابد و پروتز یا کفیهای طبی کمککننده هستند.
کدام انگشت پا روی تعادل بیشترین تأثیر را دارد؟
شست پا بیشترین نقش را در حفظ تعادل و پایداری دارد و قطع آن بیشتر از سایر انگشتان روی راهرفتن تأثیر میگذارد.
بیشترین عضوی که در معرض قطعشدن قرار میگیرد چیست؟
انگشتان پا، بهویژه شست پا، به دلیل زخمهای دیابتی و بیماریهای عروقی بیشتر در معرض قطع عضو قرار دارند.
تفاوت قطع عضو مینور و ماژور در بیماران دیابتی چیست؟
قطع عضو مینور شامل قطع انگشتان است و اغلب تأثیر کمتری روی عملکرد دارد، درحالیکه قطع عضو ماژور به قطع بخشهای بزرگتر مانند پا یا ساق پا اشاره دارد.
وقتی انگشت پای ملتهب باعث سیاهشدن نصف کف پا میشود پزشک چه تصمیمی میگیرد؟
پزشک ممکن است به دلیل گسترش عفونت و مرگ بافت، قطع عضو تا حدی بالاتر از ناحیه آسیبدیده را توصیه کند.
آیا انگشت قطعشده رشد نمیکند؟
خیر، انگشت قطعشده دیگر رشد نمیکند، زیرا بافتها و استخوانهای قطعشده به حالت اولیه برنمیگردند.
پزشکی که قطع انگشت پا را انجام میدهد چه تخصصی دارد؟
اکثر این روشها توسط جراحان عمومی، عروق و ارتوپد (بهویژه آنهایی که فوقتخصص جراحی پا و مچ پا هستند) انجام میشود. در برخی از کشورها، متخصصین پا وجود دارد.
اقدام اورژانسی برای انگشت پا قطع شده چیست؟
قسمت قطع شده را در یک گاز خشک و استریل یا پارچه تمیز بپیچید. قسمت پیچیده شده را در یک کیسه پلاستیکی یا ظرف ضد آب قرار دهید. کیسه پلاستیکی یا ظرف ضد آب را روی یخ قرار دهید. هدف این است که قسمت قطع شده خنک بماند؛ اما آسیب بیشتری از یخ سرد وارد نشود.